不妊症
INFERTILITY
不妊治療の最終目的は妊娠することではなく、元気な赤ちゃんを出産することです。当院では不妊治療から出産まで一貫した医療体制で治療に取り組んでいます。
|

1次検査
ホルモン検査
排卵に関わるホルモンの血液検査です。月経周期の3〜10日目に行います。感染症スクリーニング検査、血中の葉酸、ビタミンD、精子の運動や受精を妨げる抗精子抗体なども採血して調べます。
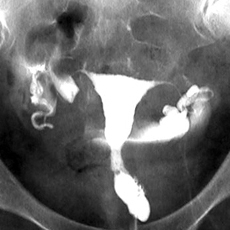
子宮卵管造影検査
子宮の形と卵管の通過性を調べるレントゲン検査です。月経終了〜10日目頃に行います。
フーナーテスト (性交後試験)
排卵期に性交後の頸管粘液中の精子の運動性を調べます。腟内の細菌培養検査も行います。
精液検査
精子の数や運動性、DNA損傷を反映する酸化ストレス値を調べます。
2次検査
子宮ファイバースコピー
子宮内腔を調べる内視鏡検査です。経腟超音波検査で子宮内腔病変が疑われた場合に必要です。月経終了頃から月経10日目頃までに行います。
腹腔鏡検査
子宮、卵巣、卵管などの状態を調べる内視鏡手術です。子宮内膜症や卵管の癒着などが見つかることがあります。手術は脊椎麻酔または全身麻酔で行います。
AMH検査
未熟な卵胞で作られるAMH (anti-Mullerian hormone) を採血して検査します。卵巣予備能の目安になります。
一般不妊治療
タイミング法
超音波検査で卵胞発育を確認し、尿のホルモン検査や基礎体温をみて性交のタイミングを指導します。
排卵誘発治療
月経が不順の場合などに行います。さまざまな排卵誘発薬があります。
人工授精
精液を洗浄して運動良好精子を濃縮し、排卵日に合わせて子宮に注入します。当日に精子を準備できない場合は、凍結精液を使うこともできます。
| 2012 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 | |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 年齢 | 36.7 | 36.2 | 34.9 | 35.7 | 35.3 | 35.5 | 35.4 | 34.6 | 34.3 | 34.4 | 33.9 | 34.5 | 35.0 | 33.7 |
| 治療 | 337 | 390 | 358 | 446 | 540 | 441 | 496 | 482 | 401 | 336 | 391 | 363 | 308 | 376 |
| 妊娠 | 11 | 23 | 22 | 34 | 36 | 49 | 38 | 48 | 43 | 20 | 39 | 38 | 29 | 37 |
| (%) | 3.3 | 5.9 | 6.1 | 7.6 | 6.7 | 8.8 | 7.7 | 10.0 | 10.7 | 6.0 | 10.0 | 10.5 | 9.4 | 9.8 |
| 流産 | 5 | 5 | 6 | 8 | 7 | 7 | 6 | 7 | 9 | 4 | 6 | 6 | 3 | 4 |
| (%) | 46.5 | 21.7 | 27.3 | 23.5 | 19.4 | 17.9 | 15.8 | 14.6 | 20.9 | 20.0 | 15.4 | 15.8 | 10.3 | 10.8 |
| BCP | 0 | 0 | 3 | 2 | 2 | 5 | 4 | 3 | 2 | 1 | 2 | 1 | 0 | 2 |
BCP = 生化学的妊娠.
Web講習
妊娠成立過程、不妊症検査、一般不妊治療などについて理解を深めるためのコンテンツです (2025年3月更新)。どなたでもご視聴できます (読み込みに時間がかかることがあります)。

補完代替医療
一般的な薬物療法などで効果が得られない場合は、補完代替医療を試みてもよいかもしれません。体への負担や有害事象が少なく、標準的な治療に加えて行う補助的な治療として効果を期待できます。
鍼灸
鍼灸は生殖医療の補完的な治療として評価されています。エビデンスは十分には確立されていませんが、女性では排卵障害や着床障害、男性では造精機能障害や勃起・射精障害などへの効果が報告されています。
サプリメント
軽症の男性不妊では、サプリメントなどで精液所見の改善を期待します。効果は不確実なので、状態によって治療をステップアップします。
重症男性不妊
無精子症の検査
ホルモン検査と遺伝学的検査 (染色体検査、遺伝子検査) を行い、原因に応じて治療方針を決めます。遺伝学的検査は月〜金曜日 (翌日が祝日の場合を除く) の午前中にしか行えません。
精巣精子採取術 (TESE)
精巣組織の一部を手術で採取して精子があれば凍結保存します。手術は泌尿器科で行います。精子採取後のARTは当院で実施します。
染色体異常や遺伝子欠失がなく精巣機能が保たれている場合はあおもり腎透析泌尿器科クリニック、精巣機能が低下している場合は仙台市のかんとうクリニックを紹介します。
低ゴナドトロピン性男子性腺機能低下症 (MHH)
下垂体機能が低下したMHHではホルモン治療により精子が作られる可能性があります。MHHは難病医療費助成制度の対象疾患で、居住地の保健所に申請して医療受給者証が交付されると助成を受けられます。
生殖補助医療 (ART)
体外受精・胚移植 (IVF-ET)
卵子と精子を体外で受精させ、受精卵を子宮へ戻す治療です。調節卵巣刺激で排卵を抑制しながら複数の卵胞を育てて採卵し、体外受精または顕微授精 (ICSI) によって受精させて、2〜5日間培養した後に胚移植します。凍結胚移植は凍結保存した胚盤胞をホルモン調節周期で移植します。
調節卵巣刺激やホルモン調節にはさまざまな方法があります。
ロング法アンタゴニスト法クロミフェン法自然周期法PPOS法凍結胚移植
| 自己注射の講習を受けてください |
|---|
| 卵巣刺激は自己注射で行っていただきます。毎週火曜日の午後に外来で自己注射講習会を行っています。治療を始める前に受講してください。 |

付加的処置 (アドオン)
受精や胚発生の異常、着床障害、流産などを繰り返す場合は、妊娠の可能性を高める可能性があるアドオンを試してみるのも一法かもしれません。
自己多血小板血漿 (PRP) 療法
血小板には細胞を増殖させる成長因子が多く含まれています。ご自身の血液から抽出したPRPを局所に注入し、組織の再生を促します。
子宮内腔に注入して着床を促す治療と、卵巣に注入して卵胞発育を促す治療があります。
他院で凍結胚移植を受けながら当院での子宮内膜PRP療法を希望する方は、治療周期の月経が始まったら申込フォームで申し込むか、下記の「申込用紙」をダウンロードしてファクスでご連絡ください。
他院でARTを受けながら当院での卵巣PRP療法を希望する方は、採卵を計画してる周期の前の周期の月経が始まったら受診してください。卵巣の状態を確認して治療計画を立てます。
| 2020 | 21 | 22 | 23 | 24 | 25 | |
|---|---|---|---|---|---|---|
| 患者数 | 4 | 53 | 45 | 30 | 22 | 106 |
| 年齢 | 33.5 | 38.3 | 38.7 | 38.3 | 38.9 | 38.3 |
| 総着床不全回数 | 25 | 198 | 206 | 141 | 81 | 264 |
| 平均着床不全回数 | 6.3 | 3.0 | 3.7 | 4.7 | 2.9 | 2.9 |
| 治療 | 4 | 65 | 55 | 36 | 30 | 120 |
| 胚移植 | 4 | 63 | 51 | 27 | 27 | 93 |
| 着床 | 2 | 28 | 19 | 11 | 17 | 51 |
| (%) | 50.0 | 44.4 | 37.3 | 40.7 | 63.0 | 54.8 |
| 臨床的妊娠 | 2 | 24 | 17 | 8 | 14 | 32 |
| (%/ET) | 50.0 | 38.1 | 33.3 | 29.6 | 51.9 | 34.4 |
| 流産 | 0 | 2 | 2 | 2 | 2 | 6 |
| (%) | 0 | 8.3 | 11.8 | 25.0 | 14.3 | 18.8 |
| 2023 | 24 | 25 | |
|---|---|---|---|
| 患者数 | 6 | 2 | 26 |
| 治療 | 6 | 2 | 28 |
| 採卵 | 5 | 2 | 16 |
| 胚移植 | 1 | 2 | 10 |
| 臨床的妊娠 | 0 | 1 | 9* |
* 9例中3例は自然妊娠.
| PRP療法は自費診療です |
|---|
| PRP療法は保険や先進医療の対象外です。PRP療法を行う治療周期はすべて自費診療になりますが、PRPの効果にはある程度持続性があると考えられており、治療周期の前に行うと治療周期を保険診療で受けられます。 |
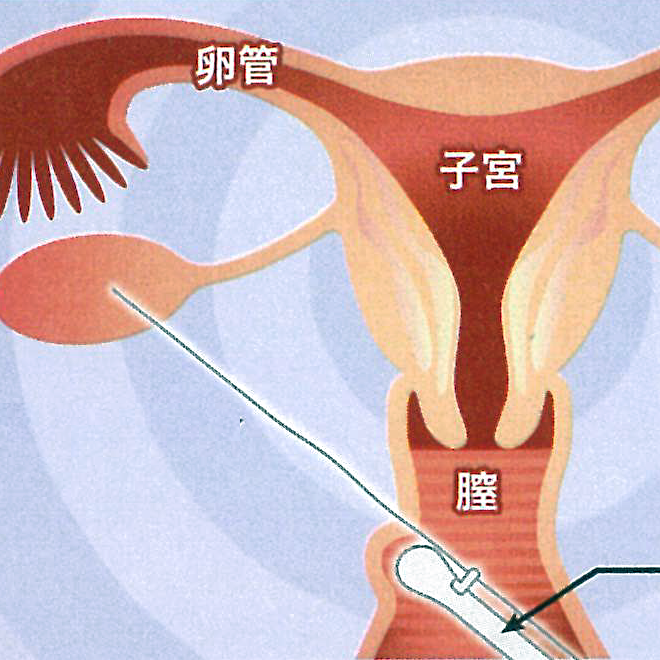
着床前胚遺伝学的検査 (PGT)
PGTは胚の染色体や遺伝子を調べて異常のない胚を移植する技術です。当院では着床前胚染色体異数性検査 (PGT-A) と着床前胚染色体構造異常検査 (PGT-SR) を実施しています。希望する方は、まずスタッフにお申し出ください。説明文書と同意書をお渡ししますので、その上で日本産科婦人科学会による説明動画をご視聴ください。
| PGTは自費診療です |
|---|
| PGTは保険や先進医療の対象外です。PGTを実施する採卵周期とPGTを実施した胚の凍結胚移植周期はすべて自費診療になります。 |
ART講習
ARTに関する説明はWebコンテンツで配信しています (2025年3月更新)。
| ART講習の視聴にはパスワードが必要です |
|---|
| 外来で「ARTテキスト」とパスワードをお渡しします。必ずご夫婦ともご視聴ください。随時、内容を更新していますので、改めて視聴を希望される方は外来でスタッフにお伝えください。 |

| 新鮮胚 | 2012 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 患者数 | 155 | 254 | 257 | 354 | 344 | 314 | 300 | 324 | 297 | 314 | 321 | 269 | 310 | 248 |
| 年齢 | 38.7 | 38.4 | 38.5 | 38.6 | 38.5 | 38.6 | 38.6 | 38.4 | 38.4 | 38.5 | 38.2 | 38.0 | 38.4 | 38.2 |
| 治療 | 234 | 381 | 396 | 499 | 495 | 467 | 419 | 452 | 414 | 432 | 451 | 388 | 446 | 523 |
| ICSI | 106 | 175 | 194 | 251 | 244 | 278 | 261 | 253 | 230 | 251 | 280 | 237 | 314 | 312 |
| (%) | 45 | 46 | 49 | 50 | 49 | 60 | 62 | 56 | 56 | 58 | 62 | 61 | 70 | 60 |
| 全凍結 | 7 | 16 | 44 | 64 | 65 | 84 | 79 | 110 | 131 | 139 | 136 | 80 | 119 | 152 |
| Cancel | 90 | 133 | 124 | 155 | 161 | 146 | 155 | 177 | 166 | 156 | 162 | 132 | 196 | 237 |
| (%) | 38.5 | 34.9 | 31.3 | 31.1 | 32.5 | 31.3 | 37.0 | 39.2 | 40.1 | 36.1 | 35.9 | 34.0 | 43.9 | 45.3 |
| 胚移植 | 140 | 236 | 228 | 280 | 268 | 237 | 186 | 166 | 117 | 139 | 153 | 176 | 132 | 134 |
| SET | 111 | 206 | 223 | 274 | 266 | 232 | 182 | 163 | 116 | 137 | 151 | 172 | 123 | 126 |
| (%) | 79.3 | 87.3 | 97.8 | 97.9 | 99.3 | 97.9 | 97.8 | 98.2 | 99.1 | 98.6 | 98.7 | 98.9 | 93.2 | 94.0 |
| 妊娠 | 32 | 75 | 56 | 84 | 57 | 52 | 49 | 37 | 36 | 35 | 36 | 52 | 42 | 28 |
| (%/ET) | 22.9 | 31.8 | 24.6 | 30.0 | 21.3 | 21.9 | 26.3 | 22.3 | 30.8 | 25.2 | 23.5 | 29.5 | 31.8 | 20.9 |
| 流産 | 10 | 22 | 21 | 29 | 15 | 14 | 13 | 7 | 6 | 12 | 7 | 6 | 10 | 13 |
| (%) | 31.3 | 29.3 | 37.5 | 34.5 | 26.3 | 26.9 | 26.5 | 18.9 | 16.7 | 34.3 | 19.4 | 11.5 | 23.8 | 46.4 |
| BCP | 9 | 30 | 32 | 26 | 24 | 32 | 16 | 22 | 18 | 15 | 19 | 25 | 22 | 19 |
| 凍結胚 | 2012 | 13 | 14 | 15 | 16 | 17 | 18 | 19 | 20 | 21 | 22 | 23 | 24 | 25 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 患者数 | 51 | 100 | 104 | 155 | 194 | 193 | 194 | 184 | 188 | 233 | 228 | 189 | 208 | 222 |
| 年齢 | 36.2 | 37.2 | 36.8 | 36.9 | 36.4 | 37.2 | 36.9 | 36.8 | 36.7 | 36.9 | 37.0 | 36.6 | 36.6 | 35.2 |
| 治療 | 74 | 154 | 168 | 247 | 318 | 321 | 313 | 267 | 276 | 351 | 367 | 280 | 293 | 334 |
| 胚移植 | 70 | 153 | 164 | 244 | 314 | 308 | 310 | 263 | 271 | 348 | 364 | 277 | 288 | 331 |
| SET | 65 | 142 | 154 | 241 | 304 | 299 | 304 | 260 | 266 | 340 | 358 | 274 | 278 | 314 |
| (%) | 92.9 | 92.8 | 93.9 | 98.8 | 96.8 | 97.1 | 98.1 | 98.9 | 98.2 | 97.7 | 98.4 | 98.9 | 96.5 | 94.9 |
| 妊娠 | 24 | 62 | 56 | 83 | 106 | 103 | 125 | 122 | 112 | 145 | 135 | 122 | 144 | 142 |
| (%/ET) | 34.3 | 40.5 | 34.1 | 34.0 | 33.8 | 33.4 | 40.3 | 46.4 | 41.3 | 41.7 | 37.1 | 44.0 | 50.0 | 42.9 |
| 流産 | 9 | 18 | 23 | 36 | 34 | 33 | 42 | 35 | 32 | 52 | 40 | 42 | 47 | 40 |
| (%) | 37.5 | 29.0 | 41.1 | 43.4 | 32.1 | 32.0 | 33.6 | 28.7 | 28.6 | 35.9 | 29.6 | 34.4 | 32.6 | 28.2 |
| BCP | 9 | 22 | 24 | 50 | 53 | 59 | 59 | 42 | 45 | 51 | 59 | 45 | 49 | 59 |
ICSI = 顕微授精; SET = 単一胚移植; BCP = 生化学的妊娠.
凍結保存の延長と廃棄
胚・卵子・精子・精巣組織の凍結保存は、1年ごとに延長または廃棄の手続きが必要です。下記書類をダウンロードして手続きしてください
| 予約システムにメールアドレスの登録をお願いします |
|---|
| 保存期限が近づいたら、予約システムから確認のメールを送信します。メール以外の方法では連絡しませんので、予約システムにメールアドレスを登録し、受信できる状態に設定してください。 |
不育症
RECURRENT PREGNANCY LOSS
妊娠しても流死産を繰り返して、子どもをもてない状態を「不育症」といいます。妊娠初期の流産の約70%は受精卵の染色体異常が原因ですが、流産を繰り返す場合は他に原因があるかもしれません。厚生労働省不育症研究班に参加した経験を生かし、現時点で最良と考えられる治療を勧めます。

女性の検査
子宮の形態検査
経腟3D超音波検査や子宮ファイバースコピーで子宮腔の形を調べます。異常があれば子宮鏡下手術を行なうことがあります。
凝固因子・抗リン脂質抗体検査
血液凝固因子・凝固制御タンパクの異常や抗リン脂質抗体などは、流産の原因になることがあります。採血して異常があれば抗凝固療法を行います。
内分泌検査
甲状腺機能異常、インスリン抵抗性を伴う多嚢胞性卵巣症候群、糖尿病も不育症の原因になります。
子宮内細菌叢検査/慢性子宮内膜炎検査
子宮内の細菌叢を次世代シーケンサーで分析して乳酸桿菌や病原菌の比率を調べます。同時に組織検査で慢性子宮内膜炎 (子宮内膜に形質細胞という成熟Bリンパ球が浸潤した状態) の有無を確認します。細菌叢の異常にはプロバイオティクスを処方し、病原菌陽性や慢性子宮内膜炎に対しては抗菌薬を投与します。
免疫機能検査
妊娠の維持には母体と胎児の免疫応答が必要です。採血してナチュラルキラー (NK) 細胞の傷害性とヘルパーT細胞のバランスを調べます。希望する方に行います。
男性の検査
精子のDNA損傷検査
酸化ストレスは精子のDNA損傷を引き起こし、不妊や流産の原因となる可能性があります。精液の酸化ストレス値が高ければ、精子のDNA断片化指数 (DNA fragment index; DFI) を調べ、投薬治療とともに人工授精やARTを勧めます。
夫婦で受ける検査
末梢血染色体検査
染色体の一部の場所が入れ替わった状態を「転座」といいます。カップルのどちらかに転座があると受精卵に染色体の欠失や重複が生じて流産することがあります。遺伝カウンセリングを勧めます。
流産組織の検査
病理組織検査
炎症や血栓の有無を調べます。
絨毛染色体検査
絨毛細胞を培養して染色体を検査します。結果が出るまでに約3週間かかり、状態によっては検査できないこともありますが、原因を特定することで今後の治療に役立てることができます。



